摘要:约翰霍普金斯大学医学院等机构的研究人员发现,整个TMB中有一部分突变,在癌症演化过程中不太可能被剔除,从而使得肿瘤一直被免疫系统发现,因此更容易对免疫治疗产生应答。
癌症专家曾尝试用肿瘤突变的总数,也就是肿瘤突变负荷(TMB),来预测患者对免疫治疗的应答,但有时并不成功。如今,约翰霍普金斯大学医学院等机构的研究人员发现,整个TMB中有一部分突变,在癌症演化过程中不太可能被剔除,从而使得肿瘤一直被免疫系统发现,因此更容易对免疫疗法产生应答。
他们将这部分突变称为持续性突变(persistent mutations)。这种突变负荷可帮助临床医生更准确选择患者进入新型免疫疗法的临床试验,或预测免疫检查点阻断疗法的治疗效果。这项研究成果于1月26日发表在《Nature Medicine》杂志上。

图1 持续性突变可帮助临床医生更准确选择患者进入新型免疫疗法的临床试验(图源:[1])
通讯作者、约翰霍普金斯大学的肿瘤学副教授Valsamo Anagnostou表示:“在尝试用肿瘤突变负荷作为癌症免疫治疗应答的通用预测性生物标志物时,我们遇到不少挫折。因此,当务之急是从整个TMB中鉴定出最有生物学意义的突变。我们的研究表明,这种突变存在于基因组的非整倍体区域(遗传物质增加或缺失的区域)中。”
免疫检查点是免疫系统的天然开关,它在需要时激发免疫反应,并在工作完成时将其关闭。癌细胞利用这一机制,关闭了针对癌细胞的免疫反应。检查点阻断是一种免疫疗法,它使用单个药物或药物组合来阻断关闭,使得免疫细胞能够对抗癌症。
Anagnostou表示,他们假设,在整个TMB中,并非所有突变都具有相同的权重,相反,他们注意到其中一个子集能够让肿瘤被免疫系统发现,更有可能是免疫治疗中免疫肿瘤控制的关键驱动因素。
每个细胞中的染色体通常有两个拷贝,但癌症基因组是非整倍体的,这意味着癌细胞中的某些染色体只有一个拷贝,而其他染色体有多个拷贝。他们假设,随着癌症的发展和演化,存在于这些基因组区域的突变可能被保留。Anagnostou解释说,若基因组区域只有一个拷贝,那么消除该拷贝对癌细胞来说可能是致命的,而在多个拷贝存在突变的情况下,消除所有突变似乎又是不大可能的。
“这些‘顽固的’突变总是存在于癌细胞中,使得癌细胞会被免疫系统发现,”她说。“如果癌细胞被免疫系统视为外来物,那么就会产生抗肿瘤免疫反应。在开展免疫治疗时,这种反应会增强,随着时间的推移,免疫系统会不断消灭含有这些持续性突变的癌细胞。”
Anagnostou及其同事对31种肿瘤类型开展了泛癌症分析,以了解持续性突变情况,具体涉及到9,000多个肿瘤。他们评估了每个细胞有一个拷贝和每个细胞有两个拷贝的基因组区域,发现一个拷贝的区域的突变丢失率低于两个拷贝的区域,这支持了单拷贝区域的突变难以消除的观点。与总体TMB相比,持续性突变的分布也有所不同,一个肿瘤的TMB并不总是与持续性突变负荷一致。
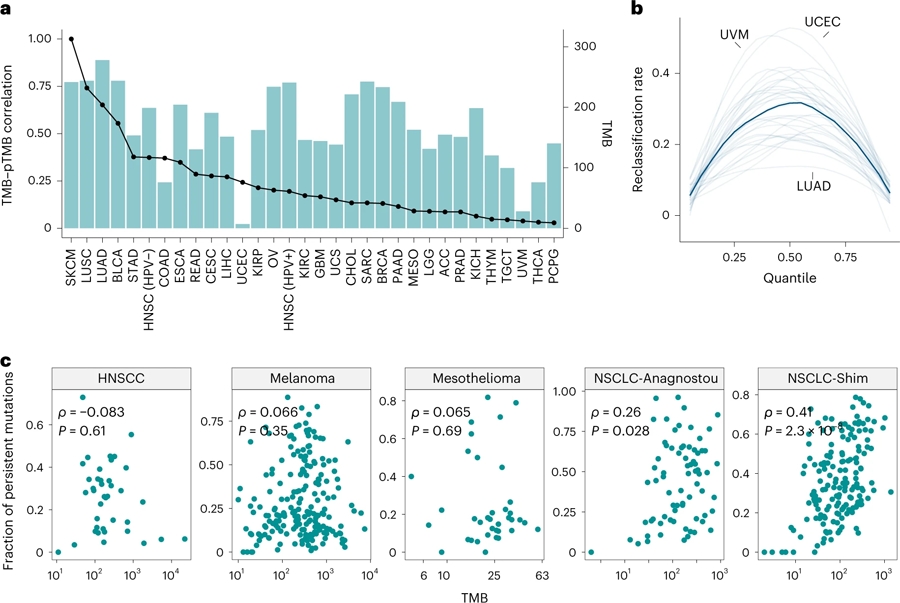
图2 持久性突变含与TMB之间的相关性评估(图源:[1])
研究人员还利用7个患者队列的已发表数据,探讨了持续性突变负荷与TMB之间的关系,总共有485名患者,他们患有黑色素瘤、非小细胞肺癌或间皮瘤,并接受了免疫检查点阻断疗法。他们还研究了39名HPV阴性的头颈癌患者的这些特征。研究小组再次观察到,在分析的癌症中,总体TMB和持续性突变负荷是不同的。有些肿瘤的总体TMB较高,但持续性突变的子集较小,相反,有些肿瘤的总体TMB较低,但持续性突变的比例较高。
在进一步的分析中,研究人员评估了较高的持续性突变负荷(pTMB)是否与未接受治疗的肿瘤患者的临床结局有关。他们发现,肺鳞状细胞癌、黑色素瘤和子宫癌的总生存期延长与pTMB有显著关联,但他们研究的其他癌症类型没有关联。
之后,他们在542名黑色素瘤、非小细胞肺癌、间皮瘤和头颈癌患者中评估了pTMB、多拷贝和单拷贝突变在预测免疫检查点阻断应答方面的潜力,发现pTMB高的肿瘤对免疫治疗有更高的应答率,而TMB或肿瘤非整倍体不能有效区分有应答和无应答的肿瘤。
这些结果进一步支持了持续性突变的临床应用。未来的研究方向包括对这些结果进行进一步的大规模验证,以及开展前瞻性分析,以评估持续性突变负荷在选择免疫治疗患者中的作用。
参考资料:
[1] Niknafs, N., Balan, A., Cherry, C. et al. Persistent mutation burden drives sustained anti-tumor immune responses. Nat Med (2023). https://doi.org/10.1038/s41591-022-02163-w
摘要:约翰霍普金斯大学医学院等机构的研究人员发现,整个TMB中有一部分突变,在癌症演化过程中不太可能被剔除,从而使得肿瘤一直被免疫系统发现,因此更容易对免疫治疗产生应答。
癌症专家曾尝试用肿瘤突变的总数,也就是肿瘤突变负荷(TMB),来预测患者对免疫治疗的应答,但有时并不成功。如今,约翰霍普金斯大学医学院等机构的研究人员发现,整个TMB中有一部分突变,在癌症演化过程中不太可能被剔除,从而使得肿瘤一直被免疫系统发现,因此更容易对免疫疗法产生应答。
他们将这部分突变称为持续性突变(persistent mutations)。这种突变负荷可帮助临床医生更准确选择患者进入新型免疫疗法的临床试验,或预测免疫检查点阻断疗法的治疗效果。这项研究成果于1月26日发表在《Nature Medicine》杂志上。

图1 持续性突变可帮助临床医生更准确选择患者进入新型免疫疗法的临床试验(图源:[1])
通讯作者、约翰霍普金斯大学的肿瘤学副教授Valsamo Anagnostou表示:“在尝试用肿瘤突变负荷作为癌症免疫治疗应答的通用预测性生物标志物时,我们遇到不少挫折。因此,当务之急是从整个TMB中鉴定出最有生物学意义的突变。我们的研究表明,这种突变存在于基因组的非整倍体区域(遗传物质增加或缺失的区域)中。”
免疫检查点是免疫系统的天然开关,它在需要时激发免疫反应,并在工作完成时将其关闭。癌细胞利用这一机制,关闭了针对癌细胞的免疫反应。检查点阻断是一种免疫疗法,它使用单个药物或药物组合来阻断关闭,使得免疫细胞能够对抗癌症。
Anagnostou表示,他们假设,在整个TMB中,并非所有突变都具有相同的权重,相反,他们注意到其中一个子集能够让肿瘤被免疫系统发现,更有可能是免疫治疗中免疫肿瘤控制的关键驱动因素。
每个细胞中的染色体通常有两个拷贝,但癌症基因组是非整倍体的,这意味着癌细胞中的某些染色体只有一个拷贝,而其他染色体有多个拷贝。他们假设,随着癌症的发展和演化,存在于这些基因组区域的突变可能被保留。Anagnostou解释说,若基因组区域只有一个拷贝,那么消除该拷贝对癌细胞来说可能是致命的,而在多个拷贝存在突变的情况下,消除所有突变似乎又是不大可能的。
“这些‘顽固的’突变总是存在于癌细胞中,使得癌细胞会被免疫系统发现,”她说。“如果癌细胞被免疫系统视为外来物,那么就会产生抗肿瘤免疫反应。在开展免疫治疗时,这种反应会增强,随着时间的推移,免疫系统会不断消灭含有这些持续性突变的癌细胞。”
Anagnostou及其同事对31种肿瘤类型开展了泛癌症分析,以了解持续性突变情况,具体涉及到9,000多个肿瘤。他们评估了每个细胞有一个拷贝和每个细胞有两个拷贝的基因组区域,发现一个拷贝的区域的突变丢失率低于两个拷贝的区域,这支持了单拷贝区域的突变难以消除的观点。与总体TMB相比,持续性突变的分布也有所不同,一个肿瘤的TMB并不总是与持续性突变负荷一致。

图2 持久性突变含与TMB之间的相关性评估(图源:[1])
研究人员还利用7个患者队列的已发表数据,探讨了持续性突变负荷与TMB之间的关系,总共有485名患者,他们患有黑色素瘤、非小细胞肺癌或间皮瘤,并接受了免疫检查点阻断疗法。他们还研究了39名HPV阴性的头颈癌患者的这些特征。研究小组再次观察到,在分析的癌症中,总体TMB和持续性突变负荷是不同的。有些肿瘤的总体TMB较高,但持续性突变的子集较小,相反,有些肿瘤的总体TMB较低,但持续性突变的比例较高。
在进一步的分析中,研究人员评估了较高的持续性突变负荷(pTMB)是否与未接受治疗的肿瘤患者的临床结局有关。他们发现,肺鳞状细胞癌、黑色素瘤和子宫癌的总生存期延长与pTMB有显著关联,但他们研究的其他癌症类型没有关联。
之后,他们在542名黑色素瘤、非小细胞肺癌、间皮瘤和头颈癌患者中评估了pTMB、多拷贝和单拷贝突变在预测免疫检查点阻断应答方面的潜力,发现pTMB高的肿瘤对免疫治疗有更高的应答率,而TMB或肿瘤非整倍体不能有效区分有应答和无应答的肿瘤。
这些结果进一步支持了持续性突变的临床应用。未来的研究方向包括对这些结果进行进一步的大规模验证,以及开展前瞻性分析,以评估持续性突变负荷在选择免疫治疗患者中的作用。
参考资料:
[1] Niknafs, N., Balan, A., Cherry, C. et al. Persistent mutation burden drives sustained anti-tumor immune responses. Nat Med (2023). https://doi.org/10.1038/s41591-022-02163-w



