摘要:从新冠大流行开始时,关于新冠病毒与肾衰竭之间的关系,就已经有所研究。《新型冠状病毒感染合并急性肾损伤诊治专家共识》中提到,急性肾损伤是新冠病毒重要的并发症之一。但新冠病毒造成急性肾损伤的可能性多大、新冠病毒对肾造成的严重程度如何,目前尚无定论。以下,我们从已有的研究出发,谈一谈新冠病毒与急性肾损伤。
在《新型冠状病毒肺炎诊治:急性肾损伤不容忽视》中,学者指出“新冠感染者除呼吸系统是病毒的主要靶器官之外,肾脏也是主要受累器官之一,且新冠病毒合并急性肾损伤是患者预后不良的独立危险因素。”此外,论文指出,新冠病毒引起的肾脏损害以肾小管损伤为主,尿检异常较明显,但也出现肾小球滤过功能受损,表现未血肌酐、尿素氮水平升高[1]。因此,对于新冠病毒会对肾脏带来多大危害,有必要让更多民众所有了解。
新冠病毒感染人类肾脏并导致肾脏类器官纤维化
尽管关于新冠病毒直接感染肾脏目前仍然存在争议,但一项主要基于尸检的研究显示新冠感染者的肾小管间质纤维化增加,并提示直接肾脏感染。此外,在人类肾脏类器官中,新冠病毒感染上调了几种促纤维化和促炎途径。
在新冠感染者中,急性肾损伤(AKI)与较差的生存率有关,但这些感染者中AKI的病理生理学是复杂的,无法完全了解其中情况。此外,对于新冠是否直接感染肾脏存有争议,如果存在直接感染肾脏的情况,它是否会导致感染者出现AKI的发展,这些问题都尚未阐明。为了研究病毒对肾脏的直接影响,研究人员用新冠病毒感染了人类诱导的多能干细胞衍生的肾脏类器官。最终研究结果表明,新冠病毒可以直接感染肾细胞诱导细胞损伤并随后发生纤维化,相关研究结果以“SARS-CoV-2 infects the human kidney and drives fibrosis in kidney organoids”为题,发表在Cell Stem Cell上。

图1 研究发现新冠病毒可以直接感染肾细胞诱导细胞损伤并随后发生纤维化(图源:[1])
为了表明新冠病毒对肾脏的影响,研究人员收集了62名新冠感染者的肾脏组织。将新冠病毒感染的肺组织用作核衣壳蛋白染色的阳性对照,非新冠病毒感染的尸检和肾切除组织用作阴性对照,发现新冠病毒核衣壳蛋白存在于人体近端肾小管上皮细胞质中。近端肾小管损伤表现为肾损伤分子1(KIM1)在活检标本中的莲子叶凝集素阳性小管中的表达,此外,研究人员还在新冠感染者肾组织中的部分近端肾小管中观察到肾损伤分子1表达。这表明,新冠病毒直接感染人类肾脏。研究人员发现,与对照组相比,新冠感染者的肾脏间质纤维化增加。与损伤类型无关,肾脏出现损伤的反应最终会导致纤维化。
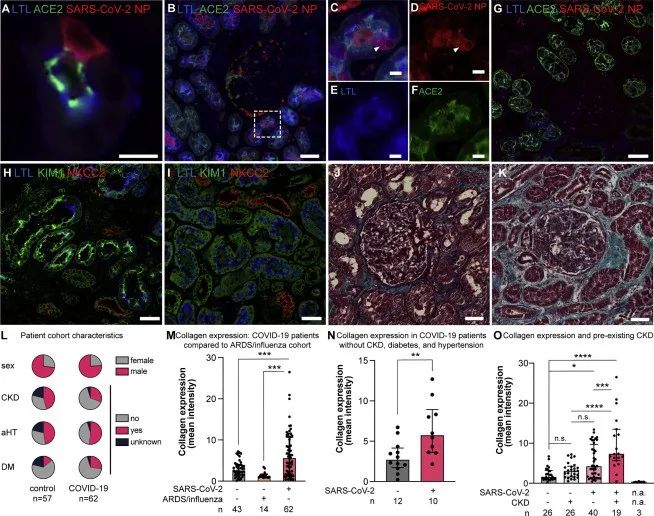
图2 新冠病毒存在于感染者的肾细胞中并诱导肾脏纤维化(图源:[1])
进一步研究,研究人员检测到肾细胞中新冠病毒感染相关基因PLCG2和AFDN的上调。同时,肾脏中促炎和促纤维化驱动途径的活性增加,在新冠感染者的近端肾小管、足细胞和成纤维细胞中均发现了肿瘤坏死因子、转化生长因子等,表明新冠病毒感染肾细胞并诱导肾细胞中的促纤维化途径。
研究人员检查了受感染的肾脏类器官中的基因表达谱和信号通路,以分析新冠病毒诱导的潜在病理机制。他们发现,在显示病毒转录物的近端肾小管细胞和足细胞中,与抗凋亡和促炎反应相关的基因富集。与对照组相比,新冠感染者近端肾小管和间充质簇中的转化生长因子β等信号传导上调,而这些在肾纤维化的发病机制中非常重要。
总之,研究表明新冠病毒感染会导致肾脏类器官中的细胞损伤、去分化和促纤维化信号传导,也就解释了为什么新冠病毒会导致感染者出现急性肾损伤的风险增加,以及新冠感染者康复后出现慢性肾病的情况。
新冠感染康复者出现肾病的风险增加
感染新冠病毒即使是在康复后,仍然有患者会出现涉及肺部和多个肺外器官系统的急性后遗症,但对于新冠后遗症中肾脏结果的评估没有具体的研究。2021年11月,美国肾脏病学会上发表了一篇题为“Kidney Outcomes in Long COVID”的研究论文。研究表明,新冠感染者表现出更高的急性肾损伤风险,其在疾病的急性后期表现出肾脏结果的风险增加,且肾脏结局的风险根据急性感染的严重程度而增加。

图3 研究表明新冠感染者表现出更高的急性肾损伤风险(图源:[3])
在这项研究中,研究人员从退伍军人健康管理局(VHA)医疗保健系统的用户中选取了172万名美国退伍军人,包括89216名新冠感染者和1637467名未感染者(对照组)。新冠感染者的中位随访时间为164天,VHA用户组的中位随访时间为172天。检查了急性肾损伤(AKI)、肾小球滤过率(eGFR)、终末期肾病(ESKD)和主要肾脏不良事件(MAKE)的风险。
研究发现,除了急性疾病,与对照组相比,新冠感染幸存者表现出更高的AKI风险,表现出过度的eGFR下降,感染急性期、住院和重症监护患者的eGFR分别下降3.26、5.2、7.69。
根据感染急性期(非住院、住院和重症监护)的疾病严重程度,研究人员进一步检查了感染者的肾病风险和负担。他们发现,与对照组相比,感染者在疾病急性期后的肾病风险和负担增加,且感染程度越严重,其发生急性肾脏结局的风险也就越高。
上述研究分析了新冠病毒感染与患者肾脏结局之间的关系,感染新冠会对人体肾脏带来负面影响,但是也有既往研究表明除了新冠病毒还有流感等病毒也会对人体肾脏带来一定影响,并且这种影响并非是不可逆的。所以针对目前广为流传的“新冠将导致未来出现全民肾衰竭”这一话题不要过于恐惧,但同时为了自己的身体健康,也要做好防控措施,减少感染。
参考资料:
[1] 杨向红,孙仁华,陈德昌.新型冠状病毒肺炎诊治:急性肾损伤不容忽视 [J].中华医学杂志,2020,100 (16): 1205-1208.DOI:10.3760/cma.j.cn112137-20200229-00520.
[2] Hassler L, Batlle D. Potential SARS-CoV-2 kidney infection and paths to injury. Nat Rev Nephrol. 2022 May;18(5):275-276. doi: 10.1038/s41581-022-00551-6. PMID: 35190715; PMCID: PMC8860288.
[3] Bowe B, Xie Y, Xu E, et al. Kidney Outcomes in Long COVID. J Am Soc Nephrol. 2021 Nov;32(11):2851-2862. doi: 10.1681/ASN.2021060734. Epub 2021 Sep 1. PMID: 34470828; PMCID: PMC8806085.
[2] Hassler L, Batlle D. Potential SARS-CoV-2 kidney infection and paths to injury. Nat Rev Nephrol. 2022 May;18(5):275-276. doi: 10.1038/s41581-022-00551-6. PMID: 35190715; PMCID: PMC8860288.
[3] Bowe B, Xie Y, Xu E, et al. Kidney Outcomes in Long COVID. J Am Soc Nephrol. 2021 Nov;32(11):2851-2862. doi: 10.1681/ASN.2021060734. Epub 2021 Sep 1. PMID: 34470828; PMCID: PMC8806085.
摘要:从新冠大流行开始时,关于新冠病毒与肾衰竭之间的关系,就已经有所研究。《新型冠状病毒感染合并急性肾损伤诊治专家共识》中提到,急性肾损伤是新冠病毒重要的并发症之一。但新冠病毒造成急性肾损伤的可能性多大、新冠病毒对肾造成的严重程度如何,目前尚无定论。以下,我们从已有的研究出发,谈一谈新冠病毒与急性肾损伤。
在《新型冠状病毒肺炎诊治:急性肾损伤不容忽视》中,学者指出“新冠感染者除呼吸系统是病毒的主要靶器官之外,肾脏也是主要受累器官之一,且新冠病毒合并急性肾损伤是患者预后不良的独立危险因素。”此外,论文指出,新冠病毒引起的肾脏损害以肾小管损伤为主,尿检异常较明显,但也出现肾小球滤过功能受损,表现未血肌酐、尿素氮水平升高[1]。因此,对于新冠病毒会对肾脏带来多大危害,有必要让更多民众所有了解。
新冠病毒感染人类肾脏并导致肾脏类器官纤维化
尽管关于新冠病毒直接感染肾脏目前仍然存在争议,但一项主要基于尸检的研究显示新冠感染者的肾小管间质纤维化增加,并提示直接肾脏感染。此外,在人类肾脏类器官中,新冠病毒感染上调了几种促纤维化和促炎途径。
在新冠感染者中,急性肾损伤(AKI)与较差的生存率有关,但这些感染者中AKI的病理生理学是复杂的,无法完全了解其中情况。此外,对于新冠是否直接感染肾脏存有争议,如果存在直接感染肾脏的情况,它是否会导致感染者出现AKI的发展,这些问题都尚未阐明。为了研究病毒对肾脏的直接影响,研究人员用新冠病毒感染了人类诱导的多能干细胞衍生的肾脏类器官。最终研究结果表明,新冠病毒可以直接感染肾细胞诱导细胞损伤并随后发生纤维化,相关研究结果以“SARS-CoV-2 infects the human kidney and drives fibrosis in kidney organoids”为题,发表在Cell Stem Cell上。

图1 研究发现新冠病毒可以直接感染肾细胞诱导细胞损伤并随后发生纤维化(图源:[1])
为了表明新冠病毒对肾脏的影响,研究人员收集了62名新冠感染者的肾脏组织。将新冠病毒感染的肺组织用作核衣壳蛋白染色的阳性对照,非新冠病毒感染的尸检和肾切除组织用作阴性对照,发现新冠病毒核衣壳蛋白存在于人体近端肾小管上皮细胞质中。近端肾小管损伤表现为肾损伤分子1(KIM1)在活检标本中的莲子叶凝集素阳性小管中的表达,此外,研究人员还在新冠感染者肾组织中的部分近端肾小管中观察到肾损伤分子1表达。这表明,新冠病毒直接感染人类肾脏。研究人员发现,与对照组相比,新冠感染者的肾脏间质纤维化增加。与损伤类型无关,肾脏出现损伤的反应最终会导致纤维化。

图2 新冠病毒存在于感染者的肾细胞中并诱导肾脏纤维化(图源:[1])
进一步研究,研究人员检测到肾细胞中新冠病毒感染相关基因PLCG2和AFDN的上调。同时,肾脏中促炎和促纤维化驱动途径的活性增加,在新冠感染者的近端肾小管、足细胞和成纤维细胞中均发现了肿瘤坏死因子、转化生长因子等,表明新冠病毒感染肾细胞并诱导肾细胞中的促纤维化途径。
研究人员检查了受感染的肾脏类器官中的基因表达谱和信号通路,以分析新冠病毒诱导的潜在病理机制。他们发现,在显示病毒转录物的近端肾小管细胞和足细胞中,与抗凋亡和促炎反应相关的基因富集。与对照组相比,新冠感染者近端肾小管和间充质簇中的转化生长因子β等信号传导上调,而这些在肾纤维化的发病机制中非常重要。
总之,研究表明新冠病毒感染会导致肾脏类器官中的细胞损伤、去分化和促纤维化信号传导,也就解释了为什么新冠病毒会导致感染者出现急性肾损伤的风险增加,以及新冠感染者康复后出现慢性肾病的情况。
新冠感染康复者出现肾病的风险增加
感染新冠病毒即使是在康复后,仍然有患者会出现涉及肺部和多个肺外器官系统的急性后遗症,但对于新冠后遗症中肾脏结果的评估没有具体的研究。2021年11月,美国肾脏病学会上发表了一篇题为“Kidney Outcomes in Long COVID”的研究论文。研究表明,新冠感染者表现出更高的急性肾损伤风险,其在疾病的急性后期表现出肾脏结果的风险增加,且肾脏结局的风险根据急性感染的严重程度而增加。

图3 研究表明新冠感染者表现出更高的急性肾损伤风险(图源:[3])
在这项研究中,研究人员从退伍军人健康管理局(VHA)医疗保健系统的用户中选取了172万名美国退伍军人,包括89216名新冠感染者和1637467名未感染者(对照组)。新冠感染者的中位随访时间为164天,VHA用户组的中位随访时间为172天。检查了急性肾损伤(AKI)、肾小球滤过率(eGFR)、终末期肾病(ESKD)和主要肾脏不良事件(MAKE)的风险。
研究发现,除了急性疾病,与对照组相比,新冠感染幸存者表现出更高的AKI风险,表现出过度的eGFR下降,感染急性期、住院和重症监护患者的eGFR分别下降3.26、5.2、7.69。
根据感染急性期(非住院、住院和重症监护)的疾病严重程度,研究人员进一步检查了感染者的肾病风险和负担。他们发现,与对照组相比,感染者在疾病急性期后的肾病风险和负担增加,且感染程度越严重,其发生急性肾脏结局的风险也就越高。
上述研究分析了新冠病毒感染与患者肾脏结局之间的关系,感染新冠会对人体肾脏带来负面影响,但是也有既往研究表明除了新冠病毒还有流感等病毒也会对人体肾脏带来一定影响,并且这种影响并非是不可逆的。所以针对目前广为流传的“新冠将导致未来出现全民肾衰竭”这一话题不要过于恐惧,但同时为了自己的身体健康,也要做好防控措施,减少感染。
参考资料:
[1] 杨向红,孙仁华,陈德昌.新型冠状病毒肺炎诊治:急性肾损伤不容忽视 [J].中华医学杂志,2020,100 (16): 1205-1208.DOI:10.3760/cma.j.cn112137-20200229-00520.
[2] Hassler L, Batlle D. Potential SARS-CoV-2 kidney infection and paths to injury. Nat Rev Nephrol. 2022 May;18(5):275-276. doi: 10.1038/s41581-022-00551-6. PMID: 35190715; PMCID: PMC8860288.
[3] Bowe B, Xie Y, Xu E, et al. Kidney Outcomes in Long COVID. J Am Soc Nephrol. 2021 Nov;32(11):2851-2862. doi: 10.1681/ASN.2021060734. Epub 2021 Sep 1. PMID: 34470828; PMCID: PMC8806085.
[2] Hassler L, Batlle D. Potential SARS-CoV-2 kidney infection and paths to injury. Nat Rev Nephrol. 2022 May;18(5):275-276. doi: 10.1038/s41581-022-00551-6. PMID: 35190715; PMCID: PMC8860288.
[3] Bowe B, Xie Y, Xu E, et al. Kidney Outcomes in Long COVID. J Am Soc Nephrol. 2021 Nov;32(11):2851-2862. doi: 10.1681/ASN.2021060734. Epub 2021 Sep 1. PMID: 34470828; PMCID: PMC8806085.



